
Prothèse discale à Lévis : alternative innovante à l’arthrodèse
29 août 2025
IntraSPINE® : préserver la lordose naturelle et la mobilité lombaire
1 septembre 2025Dans un contexte où les douleurs rachidiennes peuvent limiter durablement la vie active et la mobilité, la chirurgie Motion émerge comme une option innovante, alliant mouvement préservé et stabilité. Cet article explore, avec une approche claire et pédagogique, les tenants et aboutissants de cette voie chirurgicale en diamétrique par rapport à la fusion traditionnelle. Il met en lumière le rôle de l’expert en évaluation des troubles du rachis, l’approche franco-québécoise, et l’importance d’un parcours coordonné entre les systèmes de soins. L’objectif est d’aider les patients québécois à comprendre les choix disponibles, les bénéfices potentiels et les limites, tout en soulignant l’importance d’un parcours conservateur rigoureux avant toute intervention. Le regard est posé sur une pratique guidée par la sécurité, l’éthique et les technologies de pointe, avec un accent sur la coordination transatlantique et la personnalisation du traitement. Cet article s’inscrit dans une démarche d’information indépendante et compréhensive, centrée sur le patient et sur des décisions partagées avec une équipe pluridisciplinaire.
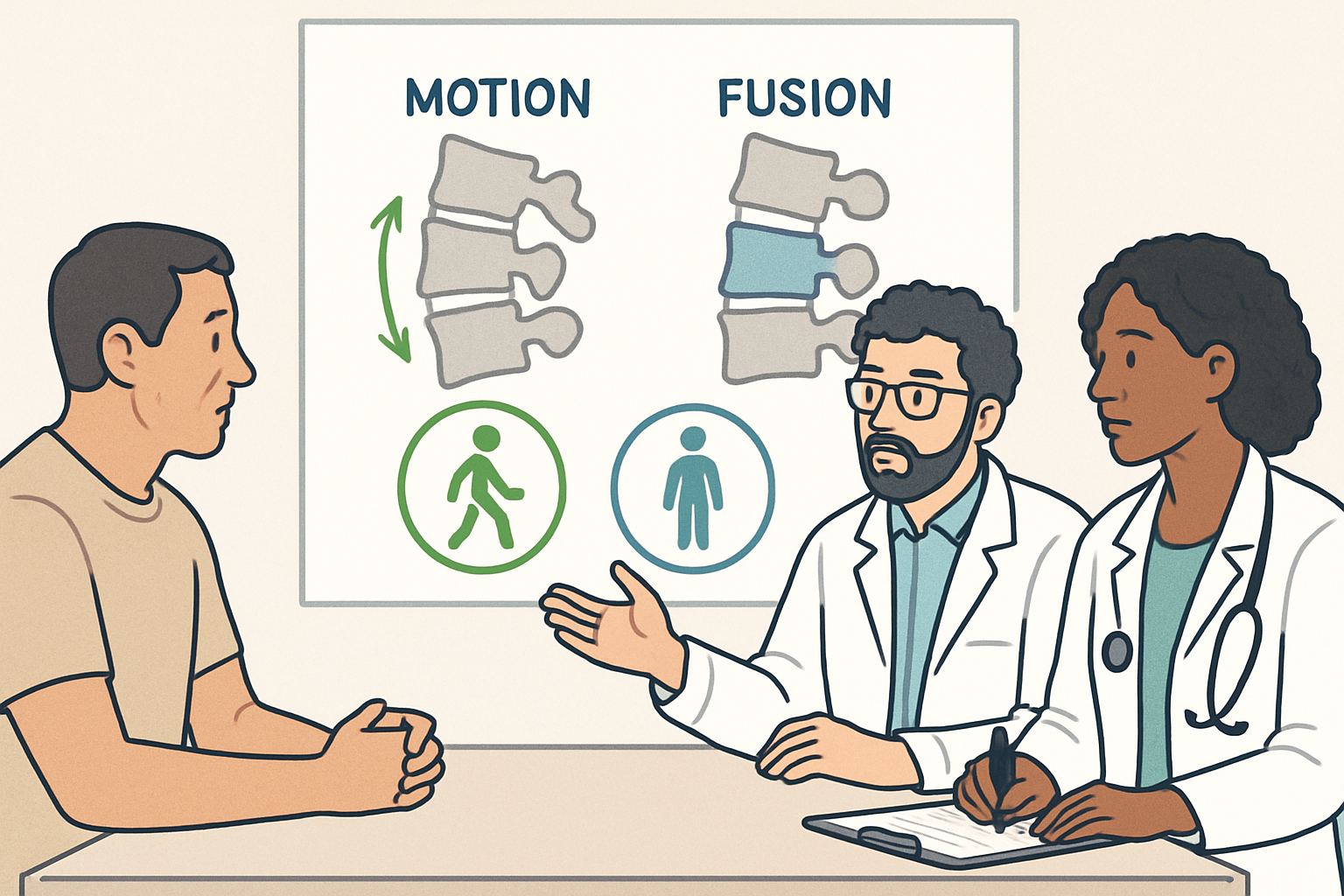
Chirurgie Motion vs fusion vertébrale : comprendre les enjeux et les choix
La chirurgie Motion représente une approche dynamique du rachis qui cherche à préserver, voire à restaurer, une partie de la mobilité du segment opéré. Contrairement à la fusion vertébrale traditionnelle, qui immobilise le niveau concerné et peut conduire à une surcharge des segments adjacents avec le temps, Motion vise à maintenir des mouvements physiologiques tels que la flexion, l’extension et la rotation. Cette différenciation clé est au cœur des décisions thérapeutiques et repose sur une évaluation attentive des besoins fonctionnels et des risques opératoires.
- Principes biomécaniques : la dynamique est obtenue grâce à des implants articulés ou souples qui absorbent les contraintes et permettent une amplitudes de mouvement contrôlée après intervention.
- Indications typiques : douleurs et instabilités modérées à sévères qui bénéficient d’un équilibre entre stabilité et mouvement, notamment lorsque la mobilité est prioritaire pour l’activité physique ou professionnelle.
- Avantages attendus : meilleure préservation de la fonction, diminution de la douleur liée à l’immobilisation et réduction de l’usure des segments adjacents par rapport à la fusion.
- Limites et contre-indications : certaines déformations majeures ou instabilités sévères peuvent nécessiter une approche différente ou une combinaison de techniques plus intégrées, avec une évaluation multidisciplinaire.
Pour les patients québécois, l’accès à des techniques Motion en France est facilité par une coordination transatlantique efficace et par des centres reconnus pour leur rigueur scientifique et leur sécurité opératoire. Les implants dynamiques les plus souvent évoqués dans ce cadre incluent des systèmes qui restaurent le mouvement tout en assurant une stabilité adaptée au patient. Le choix entre fusion et Motion est guidé par une analyse méticuleuse des bénéfices biomécaniques, des risques et du parcours de soins prévu. Des ressources dédiées et des centres de référence travaillent en réseau pour garantir une prise en charge cohérente et sécurisée entre le Québec et la France, avec une priorité donnée à la sécurité du patient et à une information claire tout au long du parcours. Pour approfondir les enjeux, consultez des ressources spécialisées et des analyses comparatives partagées par des plateformes de tourisme médical et des cliniques internationales.
Exemples d’articles et ressources en ligne à explorer pour élargir votre compréhension : Chirurgie Motion: préserver le mouvement naturel du rachis, Fusion vertébrale : risques à long terme, et Accès Motion en France depuis Montréal.
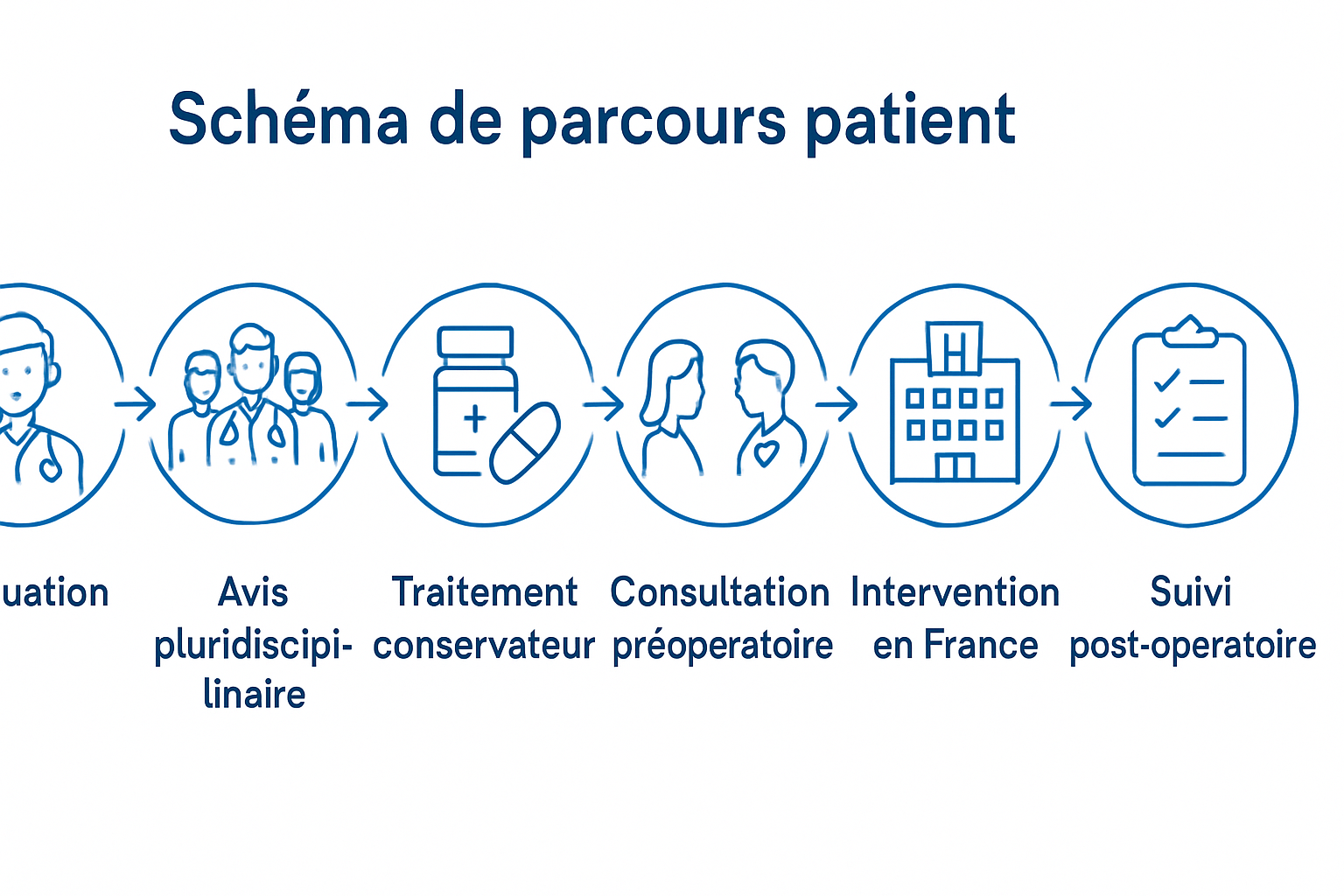
Parcours patient Québec – France : évaluation, coordination et retour
Le parcours du patient québécois qui envisage une chirurgie Motion en France se déploie autour d’une organisation fluide et sécurisée, portée par une coordination transatlantique efficace. Cette approche repose sur une évaluation précoce et approfondie, un avis pluridisciplinaire, puis une planification chirurgicale adaptée et un suivi post-opératoire rigoureux. L’objectif est d’obtenir une décision éclairée, fondée sur des données cliniques, radiologiques et fonctionnelles, tout en respectant les exigences de sécurité et d’éthique propres au cadre international.
- Évaluation initiale au Québec : consultation clinique, analyse des symptômes fonctionnels et imagerie adaptée pour comprendre le rôle des segments concernés dans la mobilité et la douleur.
- Bilans complémentaires et avis chirurgicaux : en collaboration avec des experts français, une évaluation détaillée permet de confronter les options entre fusion et Motion et d’estimer les bénéfices attendus dans le cadre du quotidien du patient.
- Traçabilité du parcours conservateur : une phase minimale de 3 à 6 mois est généralement recommandée avant toute intervention, avec des traitements non invasifs et des options telles que la décompression neurovertébrale lorsque cela est indiqué.
- Intervention et coordination : l’entrée en chirurgie Motion se prépare avec une consultation préopératoire en France ou par visioconférence, puis l’intervention est réalisée par une équipe dédiée en milieu opératoire mini-invasif et guidée par des technologies avancées.
- Suivi post-opératoire : un protocole hybride mêlant rééducation sur place et télésuivi assure une continuité des soins et une adaptation progressive à la vie active.
La coordination est facilitée par SO S Tourisme Médical et par des cliniques partenaires qui assurent les transferts privés, l’accueil personnalisé et la synchronisation des évaluations d’imagerie. Cette approche permet non seulement d’accélérer le processus, mais aussi d’offrir un parcours plus personnalisé, en accord avec les besoins et les contraintes de chaque patient. Pour en savoir plus sur les mécanismes et les étapes, reportez-vous aux ressources suivantes, notamment les analyses sur les enjeux transatlantiques et les retours d’expérience des patients.
Des ressources utiles pour mieux comprendre ce parcours et ses implications pratiques : Les erreurs à éviter avec chirurgie simple, fusion, Motion, Comprendre les principes fondamentaux de la chirurgie Motion, et Indications et contre-indications de la chirurgie Motion.
Indications et contre-indications : qui peut bénéficier d’une chirurgie Motion?
La sélection des patients pour une chirurgie Motion repose sur une évaluation rigoureuse qui tient compte de l’âge, du niveau d’instabilité, du degré de dégénérescence et de l’objectif fonctionnel. Bien que Motion offre une option intéressante pour préserver la mobilité du rachis, elle n’est pas adaptée à toutes les situations. Une analyse multidisciplinaire permet de déterminer si le patient est un bon candidat et, le cas échéant, d’élaborer un plan personnalisé qui maximise les chances d’un résultat satisfaisant.
- Indications positives classiques : instabilité segmentaire modérée, discopathie dégénérative mono- ou bi-segmentaire, spondylolisthésis lombaire modéré, ou sténoses foraminales associées à une instabilité maîtrisée.
- Indications complémentaires : prévention de la maladie du segment adjacent après une arthrodèse antérieure, et situations où le maintien de la mobilité est essentiel pour l’activité professionnelle ou sportive.
- Contre-indications générales : instabilité sévère ou déformations majeures, infections actives, ostéoporose avancée compromettant le maintien des implants, ou atteintes neurologiques non stabilisées nécessitant une intervention plus fondamentale.
- Règles préopératoires : avant toute intervention Motion, le patient doit avoir bénéficié d’au moins 3 à 6 mois de traitements conservateurs, ce qui peut inclure des traitements non opératoires et des approches comme la décompression neurovertébrale proposée par TAGMED.
Un cadre approfondi de sélection est essentiel afin d’éviter les complications et d’assurer que le bénéfice potentiel se traduise par une amélioration fonctionnelle durable. La France, avec ses centres spécialisés et son cadre réglementaire strict, offre des options avancées et des protocoles rigoureux qui s’intègrent parfaitement à une approche centrée sur le patient et ses objectifs. Pour plus de détails sur les critères et les plans de prise en charge, consultez les ressources officielles liées ci-dessous et les guides pratiques sur les indications et contre-indications.
| Critères | Motion | Fusion |
|---|---|---|
| Mobilité du segment | Préservée | Bloquée |
| Risque d’arthrose adjacent | Réduit | Élevé à moyen |
| Récupération | Plus rapide et fonctionnelle | Plus lente, convalescence prolongée |
Pour approfondir les critères, des ressources externes utiles contiennent des analyses et des retours d’expérience, notamment les pages dédiées à la chirurgie Motion et ses indications sur TAGMED et SOS Tourisme Médical.
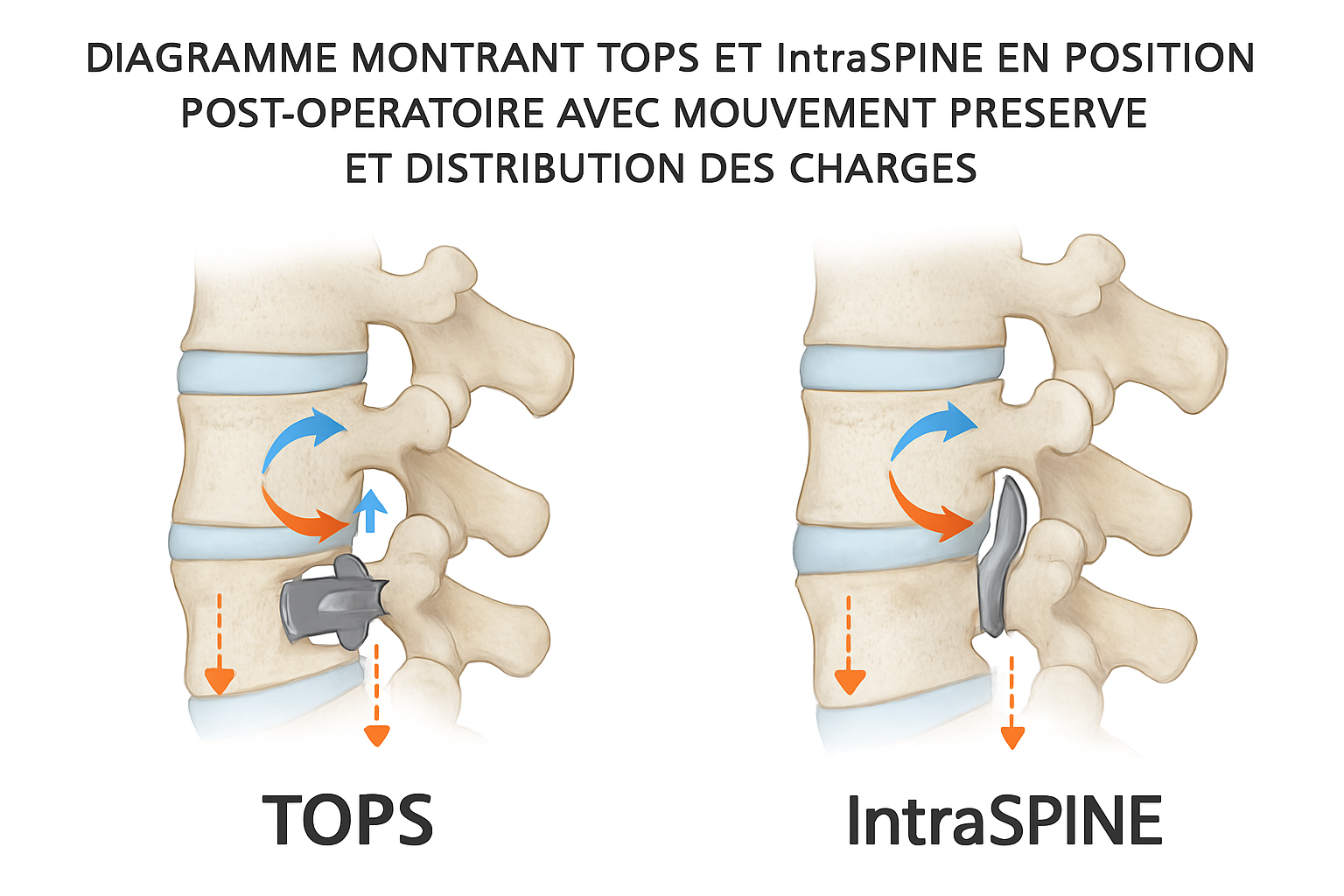
Avantages biomécaniques et technologiques des implants dynamiques
Les implants dynamiques utilisés dans la chirurgie Motion, tels que TOPS et IntraSPINE, se distinguent par leur approche biomécanique avancée qui vise à préserver les mouvements physiologiques du rachis tout en assurant la stabilité nécessaire. Cette technologie repose sur une articulation ou une suspensão adaptative qui distribue les charges et minimise l’usure des segments adjacents par rapport à une arthrodèse rigide. Ces bénéfices biomécaniques s’accompagnent d’un cadre technologique robuste, soutenu par des fabricants reconnus dans l’industrie et par des réseaux de formation et de suivi qui connectent les équipes françaises et québécoises.
- TOPS : système dynamique postérieur qui permet flexion, extension et rotation, tout en offrant une stabilisation adaptée au patient, particulièrement utile dans les cas de spondylolisthésis modéré ou de sténose avec instabilité contrôlée.
- IntraSPINE : dispositif interépineux qui préserve la mobilité grâce à un effet d’espacement et à une lordose naturelle maintenue, utile en cas de sténose lombaire et de compression foraminale.
- Bénéfices fonctionnels : préservation du mouvement, réduction de la douleur et amélioration de la mobilité, moindre contrainte sur les segments voisins et meilleure tolérance des activités quotidiennes et professionnelles.
- Intégration avec les technologies modernes : guidage par imagerie en temps réel, assistance opératoire et stimulation des processus de réhabilitation avec un retour plus rapide à l’activité, tout en assurant une sécurité accrue pendant l’intervention.
La mise en œuvre de ces implants dynamiques est facilitée par des partenariats entre les centres chirurgicaux et les fabricants mondialement reconnus (Johnson & Johnson, Stryker, Zimmer Biomet, Medtronic, Smith & Nephew, Arthrex, DePuy Synthes, B. Braun, Intuitive Surgical, Corin). Ces acteurs apportent non seulement les implants mais aussi les solutions d’imagerie avancée, les systèmes de navigation et les plateformes de surveillance post-opératoire qui enrichissent le parcours du patient. Pour mieux visualiser ces options et leurs implications, consultez les ressources ci-dessous et les résumés disponibles sur les sites partenaires et les blogs d’autorité dans le domaine.
Déroulement type d’une intervention Motion et plan de soins personnalisé
Le déroulement d’une intervention Motion suit une logique soigneusement orchestrée, visant à minimiser les risques, optimiser la précision et assurer un accompagnement personnalisé tout au long du parcours. Ce plan se construit autour d’un consensus pluridisciplinaire entre les équipes françaises et québécoises et s’appuie sur les meilleures pratiques et les technologies les plus avancées en chirurgie mini-invasive du rachis.
- Préparation préopératoire : évaluation détaillée, simulation 3D et planification du positionnement et de l’implantation, avec la participation d’un réseau international d’experts et de radiologues.
- Intervention chirurgicale : chirurgie mini-invasive souvent réalisée en 1 à 2 heures, avec une hospitalisation courte (souvent 24 à 48 heures) et une récupération rapide, favorisée par une technique qui minimise les traumatismes musculaires et tissulaires.
- Suivi post-opératoire : rééducation coordonnée entre les équipes en France et au Québec, avec des rendez-vous à J+7, M+1, M+3 et M+6, et un bilan à 12 mois pour évaluer les résultats et ajuster le parcours.
- Plan de réhabilitation et retour à l’activité : une combinaison de rééducation adaptée et d’évaluations continues assure une remise en mouvement sécurisée et progressive, en tenant compte des activités professionnelles et sportives.
- Équipements et technologies associées : imagerie 3D, navigation guidée, et monitoring peropératoire renforcent la sécurité et la précision, avec un cadre de suivi qui intègre les retours d’expérience et les dernières innovations du domaine.
Des éléments pratiques à connaître incluent le coût par séance et les modalites de remboursement des prestations d’ostéopathie associées au parcours, les exigences en matière de réception et les ressources disponibles pour faciliter le voyage et le séjour en France. Pour mieux appréhender le déroulement et les choix possibles, les liens ci-dessous fournissent des ressources complémentaires et des exemples de parcours réels, y compris des analyses des bénéfices et des limites des approches Motion et fusion.
Exemple de ressources utiles et pratiques : Indications et limites: fusion vs Motion, Principes fondamentaux de la chirurgie Motion, et Indications et contre-indications Motion.
Rôle de TAGMED et l’importance des traitements conservateurs avancés
TAGMED occupe une place centrale dans le parcours préopératoire et conservateur, en proposant des approches avancées de décompression neurovertébrale et d’autres techniques non invasives qui visent à soulager les symptômes tout en préparant le patient à une éventuelle intervention chirurgicale. Le rôle exact de TAGMED est d’assurer que le patient bénéficie d’un traitement conservateur rigoureux et personnalisé sur une période suffisante, généralement 3 à 6 mois, afin d’évaluer l’efficacité des mesures non chirurgicales et de retarder ou d’éviter une intervention chirurgicale lorsque cela est possible. Cette approche s’inscrit dans une philosophie de sécurité et de réduction des risques, en alignement avec les règles et les pratiques cliniques en vigueur au Québec et en France.
- Évaluation initiale et recommandations : l’équipe de TAGMED fournit une évaluation approfondie et oriente le patient vers les options conservatrices les plus adaptées, y compris des décompressions neurovertébrales lorsqu’indiqué.
- Plan conservateur progressif : un parcours structuré avec des sessions régulières, des suivis et des ajustements au fur et à mesure de la réponse du patient.
- Transparence et sécurité : les communications claires sur les limites des traitements conservateurs et les critères de passage à l’étape opératoire.
- Coordination internationale : TAGMED collabore étroitement avec les partenaires français et les plateformes de tourisme médical pour assurer une démarche fluide et sécurisée.
Dans le cadre de cet article, TAGMED est présenté comme référence en soins conservateurs avancés, offrant une articulation essentielle entre les traitements non invasifs et les options chirurgicales lorsque l’échec des traitements conservateurs est démontré et que les bénéfices attendus justifient l’intervention. Pour en savoir plus sur TAGMED et leur approche, vous pouvez consulter les ressources officielles et les textes descriptifs disponibles sur les sites partenaires.
Veuillez noter que nous n’offrons pas de services de physiothérapie, de chiropratique, d’injections, de naturopathie ou de médecine fonctionnelle à la Clinique TAGMED.
Pour plus d’informations sur les coordonnées et les possibilités de rendez-vous, voici quelques ressources utiles :
- TAGMED Terrebonne et Montréal : coordonnées et prise de rendez-vous
- Adresse et lien vers la plateforme de rendez-vous en ligne TAGMED
Ressources complémentaires et retours d’expérience : Motion: préserver le mouvement naturel du rachis, Motion à Sherbrooke – préserver l’intégrité des segments, et Mini-invasive: fusion ou Motion, que choisir ?.
Aspects économiques, humains et accessibilité
La dimension économique et humaine des parcours Motion est un élément central de la prise de décision. Le coût des interventions pseudo-ambulatoires et les frais associés peuvent être un facteur important de choix pour les patients québécois. L’accès à des technologies de pointe en France, tout en bénéficiant d’un suivi international, peut offrir un équilibre entre coût, délai et qualité des soins. L’accompagnement par des plateformes de tourisme médical aide à rationaliser les délais d’évaluation et les prises en charge logistiques, tout en assurant une sécurité via un cadre de référence international et des protocoles de communication clairs entre les équipes.
- Coût et modes de financement : le coût des interventions et les justificatifs de dépenses (reçus) varient selon les services, le type d’intervention et la couverture d’assurance privée. Les procédures et les packages de soins peuvent être présentés de manière transparente par les cliniques partenaires.
- Économie du parcours transatlantique : la réduction des délais et l’accès à des techniques avancées en France peuvent contribuer à une optimisation des coûts globaux et à une meilleure planification des congés et des obligations professionnelles.
- Aspects humains : un suivi personnalisé, une communication claire et un accompagnement tout au long du parcours réduisent l’anxiété et renforcent la confiance du patient dans le processus.
- Transparence des coûts : les reçus d’ostéopathie pour assurances privées (hors RAMQ) et les détails tarifaires doivent être clairement communiqués lors de l’élaboration du plan de traitement.
Pour les patients qui envisagent un parcours transfrontalier, les avantages humains et économiques doivent être pesés avec soin, en privilégiant la sécurité et la qualité des soins. Des ressources et des blogs spécialisés offrent des éclairages sur les coûts, les assurances et les avantages potentiels d’un parcours coordonné entre le Québec et la France.
Témoignages, cas pratiques et savoir-faire transnational
Le vécu des patients qui ont suivi un parcours Motion et les échanges entre les équipes canadiennes et françaises offrent des repères concrets sur les résultats possibles et les limites. Les cas pratiques reflètent une variété de pathologies et de profils, démontrant que le choix Motion peut permettre une meilleure continuité des activités et une réhabilitation accélérée lorsque les conditions sont réunies. Les retours soulignent également l’importance d’une communication claire, d’un accompagnement humain et d’un cadre éthique qui respecte l’autonomie du patient et ses objectifs de vie.
- Cas types : patients actifs, professionnels ou sportifs souhaitant maintenir une mobilité élevée après intervention, tout en évitant les limitations sévères associées à la fusion traditionnelle.
- Processus de décision : les histoires partagées montrent l’importance d’un dialogue transparent et d’un examen croisé des avis entre les équipes québécoises et françaises.
- Rétablissement et vie quotidienne : les retours d’expérience mettent en avant une amélioration de la qualité de vie et une reprise plus rapide des activités professionnelles et personnelles.
- Ressources et supports : les plateformes SOS Tourisme Médical et Pulse Align Clinic offrent des outils pédagogiques et des guides pour mieux comprendre les parcours et les résultats attendus.
Pour approfondir ces témoignages et exemples concrets, vous pouvez consulter les ressources et les analyses disponibles sur les pages dédiées à la chirurgie Motion et à l’évaluation des parcours internationaux, qui proposent des cas réels et des séries cliniques relatives à Motion et Fusion.
Coordination internationale, sécurité et cadre éthique
La sécurité du patient, l’éthique et la conformité avec les cadres réglementaires québécois et français constituent les fondations du parcours Motion transatlantique. Les cliniques et les plateformes qui facilitent l’accès à ces techniques innovantes s’attachent à respecter les normes de qualité les plus élevées et à garantir une traçabilité complète du parcours. La collaboration entre les équipes françaises et québécoises, soutenue par des réseaux comme SOS Tourisme Médical, permet une prise en charge intégrale et sécurisée, en accord avec les exigences de la Haute Autorité de Santé et des directives internationales. L’échange d’informations, les évaluations croisées et les procédures de consentement éclairé deviennent des marques de ce cadre coopératif, qui vise à sécuriser le voyage médical et à optimiser le résultat pour chaque patient.
- Éthique et sécurité : chaque étape du parcours est encadrée par des protocoles et des garanties de sécurité pour les patients, avec une priorité donnée à l’information et au consentement éclairé.
- Cadres réglementaires : les implants et les pratiques doivent être conformes à la réglementation CE et aux recommandations des autorités de santé compétentes dans les deux pays.
- Coopération et formation : des équipes pluridisciplinaires se forment et partagent les meilleures pratiques, avec des échanges réguliers sur les protocoles et les résultats.
- Suivi et transparence : les informations sur les résultats, les complications potentielles et les perspectives de long terme sont partagées avec le patient et les proches, afin de favoriser une prise de décision éclairée et adaptée à son mode de vie.
Pour en savoir plus sur les principes et les cadres qui soutiennent cette coordination, consultez les ressources détaillées sur les liens externes fournis et les documents officiels des cliniques partenaires et des organisations professionnelles.
Appel à l’action : Pour obtenir des informations personnalisées ou amorcer votre parcours de soins, visitez le site de SOS Tourisme Médical ou contactez directement TAGMED et les cliniques partenaires en France pour une évaluation et une planification adaptées à votre dossier.
Veuillez noter que nous n’offrons pas de services de physiothérapie, de chiropratique, d’injections, de naturopathie ou de médecine fonctionnelle à la Clinique TAGMED.
Pour faciliter la prise de rendez-vous ou obtenir une évaluation personnalisée, rendez-vous sur les pages suivantes et demandez une consultation adaptée à votre situation :
- Clinique TAGMED
- SOS Tourisme Médical
- Pulse Align Clinic
- Blog ACMA – Motion et mobilité
- Principes fondamentaux Motion
Références et liens utiles (sélection):
- Chirurgie Motion – préserver le mouvement naturel du rachis
- Indications et avantages de Fusion vs Motion
- TOPS – alternative à la fusion
- Erreurs à éviter lors des parcours
- Indications et contre-indications Motion
FAQ
- Quelle est la première étape pour envisager une chirurgie Motion en France lorsque vous êtes au Québec ?
- Comment TAGMED assure-t-elle les traitements conservateurs avant toute intervention ?
- Qu’est-ce que TOPS et IntraSPINE, et pourquoi leurs implants dynamiques peuvent-ils être préférables à la fusion ?
- Quelle est l’ampleur du mouvement préservé après une intervention Motion et quelles activités sont possibles ?
- Comment se déroule le suivi post-opératoire et quels sont les mécanismes d’accompagnement entre la France et le Québec ?
Pour plus d’informations ou pour discuter de votre dossier, visitez https://www.sostourismemedical.com/contact.



