Traitement par ondes de choc pour fasciite plantaire à Laval – Soulagement rapide et efficace
13 août 2025
Traitement par ondes de choc pour fasciite plantaire à Longueuil – Soulagement rapide et efficace
14 août 2025La chirurgie Motion est aujourd’hui l’une des approches les plus discutées pour traiter les douleurs rachidiennes tout en conservant une mobilité fonctionnelle. En France, des centres spécialisés mettent en œuvre des implants dynamiques qui permettent de stabiliser le rachis tout en préservant le mouvement naturel, une philosophie qui s’inscrit dans une grande rigueur scientifique et une démarche orientée vers le patient.Pour les patients québécois, ce parcours transatlantique offre une alternative structurée et coordonnée, où l’évaluation initiale et les traitements conservateurs peuvent être envisagés localement, avant d’envisager une intervention en France lorsque cela apparaît nécessaire et pertinent, avec une prise en charge complète et harmonisée entre les équipes. Cet article vous propose une vision claire et pédagogique des options Motion, des étapes du parcours, des bénéfices et des déterminants de choix, tout en insistant sur l’importance d’un accompagnement personnalisé et d’un cadre éthique et sûr. Il décrit aussi comment TAGMED et les partenaires internationaux orchestrent ce parcours, afin d’offrir sécurité, transparence et qualité de soins tout au long du processus.
Chirurgie Motion : préserver le mouvement naturel du rachis
La chirurgie Motion représente une approche innovante qui vise à préserver la mobilité du segment rachidien opéré, plutôt que de le rigidifier définitivement comme dans une arthrodèse traditionnelle. Cette philosophie repose sur l’emploi d’implants dynamiques conçus pour offrir une stabilisation adaptée tout en autorisant des mouvements contrôlés. En pratique, il s’agit d’implants modernes insérés dans le cadre d’une chirurgie mini‑invasive, qui s’intègrent dans le prolongement d’une évaluation préopératoire rigoureuse. Le but n’est pas d’éliminer totalement la douleur, mais d’offrir une réduction durable des symptômes tout en maintenant une amplitude fonctionnelle suffisante pour la vie quotidienne et les activités professionnelles. Dans ce cadre, les implants TOPS et IntraSPINE sont parmi les technologies les plus discutées et les mieux documentées dans le domaine de la chirurgie du rachis moderne. Ils privilégient l’équilibre entre stabilité et souplesse, afin de limiter les contraintes sur les segments adjacents et d’éviter les complications associées à une rigidité excessive. Pour les patients français et québécois, cela signifie une possibilité de réhabilitation plus naturelle et, souvent, un retour plus rapide à une vie active. Cette approche est le fruit d’années de recherche et d’un raffinement chirurgical qui associe la biomécanique à une pratique clinique centrée sur l’humain et ses objectifs personnels. Les technologies et les matériaux utilisés pour ces implants proviennent des leaders mondiaux de l’orthopédie, tels que Medtronic, Zimmer Biomet, Stryker, NuVasive, DePuy Synthes, Globus Medical, Spineart, LDR Médical, Clariance et Surgivisio, qui travaillent en étroite collaboration avec les équipes françaises pour garantir sécurité, performance et traçabilité. Pour approfondir les principes et les résultats publiés, vous pouvez consulter des ressources qui comparent Motion et arthrodèse et exposent les données issues des dernières études. Des lectures pertinentes incluent des synthèses et des analyses sur les bénéfices cliniques et la qualité de vie associée à Motion par rapport à la fusion, accessibles ici: ce que disent les études sur chirurgie simple, fusion, motion, ou encore des présentations détaillées sur l’arthrodèse vs Motion et leurs impacts sur la qualité de vie: arthrodèse vs motion – impact sur la qualité de vie. L’initiative Motion est aussi décrite dans les ressources spécialisées et les portails professionnels qui expliquent pourquoi ces techniques modernes préservent le mouvement et facilitent la réhabilitation, comme sur Motion.
Dans cette section, on distingue deux axes centraux de la pratique Motion:
- La préservation du mouvement ciblé du segment opéré, garantissant une biomécanique plus naturelle et limitant le recours à des compensations posturales.
- La sécurité et la réduction des risques: moins de traumatismes tissulaires, une récupération graduée et un suivi rigoureux qui privilégient les résultats fonctionnels à long terme.
Les bénéfices attendus d’une approche Motion, lorsqu’elle est adaptée au profil du patient, vont bien au-delà de l’élimination de la douleur. Ils englobent une réhabilitation plus rapide, une meilleure gestion de l’activité professionnelle et une qualité de vie augmentée. En pratique, les patients décrivent souvent une capacité retrouvée à effectuer des gestes quotidiens avec moins de douleur et un soutien solide lors des mouvements critiques tels que la flexion, l’extension et la rotation du rachis lombaire ou cervical. C’est ce lien entre biomécanique et vécu quotidien qui motive les équipes médicales à privilégier Motion lorsque l’évaluation initiale et les paramètres cliniques le permettent. Pour ceux qui s’interrogent sur les origines et les évolutions de cette approche, il est utile de consulter des analyses contemporaines et des documents de référence qui décrivent les principes fondamentaux et les résultats observés dans les cas bien sélectionnés. Des ressources complémentaires en ligne offrent une présentation pédagogique et accessible des concepts clés, telles que comprendre les principes fondamentaux de Motion et les articles qui contextualisent les progrès technologiques dans ce domaine.
Pour le patient, le parcours Motion passe d’abord par une évaluation complète qui prend en compte les antécédents, les imageries et les traitements conservateurs déjà tentés. Cette étape est essentielle, car Motion ne remplace pas une décompression ou un traitement conservateur en amont, mais vient compléter un parcours qui peut inclure la décompression neurovertébrale et des thérapies non invasives lorsque cela est pertinent. Une fois l’éligibilité établie, les équipes françaises et québécoises travaillent ensemble pour planifier la chirurgie, le choix du protocole opératoire et le suivi post‑opératoire, afin d’assurer une continuité des soins et une rééducation adaptée à chaque patient. Pour en savoir plus sur l’écosystème qui soutient ce parcours, vous pouvez explorer les ressources qui décrivent les mécanismes et les objectifs de la chirurgie Motion et les raisons pour lesquelles de plus en plus de patients se tournent vers cette option, notamment les liens ci‑dessous.
La figure ci‑dessous illustre la différence fondamentale entre les deux approches: la mobilité conservée grâce à des implants dynamiques et l’immobilité relative associée à l’arthrodèse. La précision des implants, la planification préopératoire et l’importance de la réhabilitation guidée sont des éléments qui déterminent la réussite d’un traitement Motion. Pour les patients qui envisagent un parcours transatlantique, les ressources mentionnées ci‑dessous et les partenaires internationaux offrent des cadres clairs et transparents pour comprendre les étapes, les coûts et les délais, tout en garantissant l’accès à des technologies de pointe et à des pratiques basées sur les preuves.
- Planification préopératoire détaillée incluant l’évaluation des indications et l’élimination des contre‑indications.
- Choix de l’implant dynamique le plus adapté au contexte clinique: TOPS, IntraSPINE, et les variantes associées selon les recommandations des centres français.
- Procédure opératoire réalisée par des équipes expérimentées, avec une approche minimalement invasive lorsque possible.
- Suivi post‑opératoire et rééducation coordonnés, impliquant les professionnels québécois et les équipes françaises.
Pour approfondir le cadre international et l’expérience transatlantique, consultez les liens utiles qui décrivent les parcours et les résultats, notamment les ressources dédiées à la collaboration entre Québec et la France: Chirurgie du rachis en France, Motion – SOS Tourisme Médical, et Techniques modernes qui préservent le mouvement. L’orientation vers ces ressources permet d’évaluer les options dans un cadre clair et éthique, en cohérence avec les besoins individuels du patient et les exigences des réglementations en vigueur.
Indications & bénéfices pour des conditions ciblées
La chirurgie Motion n’est pas universelle; elle s’applique lorsque les signes et symptômes reflètent une instabilité contrôlée ou une dégénérescence qui peut être stabilisée avec une amplitude de mouvement préservée. Dans les cas où les pathologies touchent la colonne lombaire ou cervicale et qu’un traitement conservateur de qualité a été tenté pendant une période suffisante (généralement 3 à 6 mois), une évaluation approfondie peut conclure à l’éligibilité à Motion. Les grandes familles d’indications comprennent les conflits mécaniques, les douleurs liées à l’instabilité et certaines formes de sténose qui bénéficient d’un allègement par décompression ciblée et une stabilité dynamique postérieure. Pour les patients québécois, TAGMED offre un cadre de décompression neurovertébrale avancé et des soins conservateurs qui préparent le terrain à une éventuelle intervention en France, dans un continuum de soins et une coordination efficace grâce à la collaboration avec SOS Tourisme Médical et les partenaires locaux. Pour mieux appréhender les indications de Motion, vous pouvez consulter les ressources qui explorent les scénarios cliniques et les résultats observés dans les cohortes pertinentes: principes fondamentaux de Motion et les analyses comparatives sur les résultats fonctionnels et la qualité de vie.
Exemples pratiques et parcours patient dans un cadre transatlantique:n
– Un patient québécois souffrant de douleurs lombaires liées à une sténose modérée et à une instabilité contrôlée peut être évalué localement puis orienté vers une consultation française pour une évaluation approfondie et, si éligible, une chirurgie Motion avec TOPS ou IntraSPINE. n
– Après l’intervention, le suivi conjoint et les programmes de réhabilitation coordonnés entre les équipes permettent une reprise progressive des activités avec un accent sur le maintien de la mobilité et la réduction de la douleur. n
– Enfin, le retour au Québec se fait avec un plan de réadaptation et des consultations à distance qui assurent la continuité des soins et la sécurité du patient. Pour ceux qui s’interrogent sur la faisabilité économique et les délais, les ressources et les réseaux transatlantiques offrent des solutions concrètes et transparentes.
Pour enrichir votre compréhension et comparer Motion et d’autres approches, voici d’autres ressources utiles qui décrivent les mécanismes et les contextes d’application: Impact sur la qualité de vie – Arthrodese vs Motion et IntraSPINE et la mobilité. Des ressources complémentaires sur les principes et les résultats peuvent être consultées pour mieux comprendre les choix et les résultats attendus dans ce cadre thérapeutique avancé.
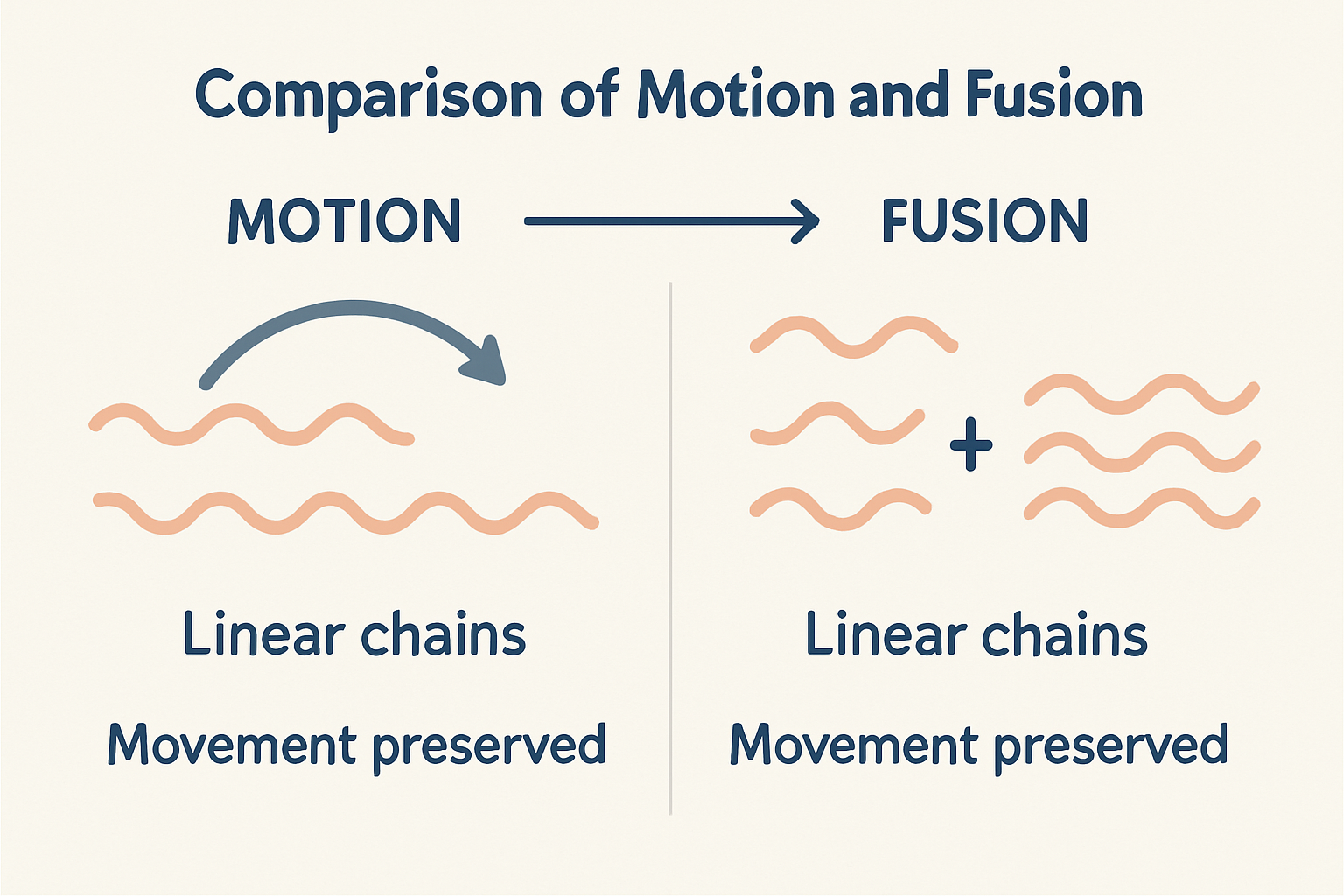
En résumé, Motion est une approche qui privilégie le mouvement du rachis, tout en offrant une stabilité adaptée. Elle s’appuie sur des implants dynamiques modernes et une articulation étroite entre les équipes francophones et québécoises, dans un cadre de soins fondé sur les preuves, la sécurité et la transparence. Pour ceux qui souhaitent comprendre les options et les implications pratiques, les ressources mentionnées ci‑dessous offrent des éclairages complémentaires et des exemples cliniques pertinents.
- Rapports et analyses sur Motion et fusion: études et conclusions.
- Cartographie des technologies et des arts chirurgicaux en rachis: Chirurgie rachis.
- Ressources pédagogiques et analyses de cas: Interventions et objectifs.
- Présentation des technologies Motion: Motion – SOS Tourisme Médical.
- Techniques modernes qui préservent le mouvement: Pulse Align.
Les implants dynamiques TOPS et IntraSPINE: principes et bénéfices
Les implants dynamiques TOPS et IntraSPINE constituent des axes innovants de la chirurgie Motion. TOPS est un système de stabilisation postérieure qui permet une mobilité contrôlée du segment lombaire ou cervical, en offrant une résistance adaptée et une amplitude de mouvement préservée. IntraSPINE, quant à lui, est un dispositif interépineux qui agit comme un coussinet, réduisant la friction et la rigidité tout en soutenant le mouvement physiologique. Ces technologies s’inscrivent dans une logique biomécanique où le but est de contenir la douleur et de faciliter la réhabilitation sans imposer une immobilisation complète du rachis. Le choix entre TOPS et IntraSPINE dépend des caractéristiques pathologiques et des objectifs fonctionnels du patient, ainsi que des préférences de l’équipe chirurgicale et du cadre institutionnel. L’engagement envers la sécurité et l’innovation se reflète dans les protocoles opératoires, la sélection des implants et la supervision post‑opératoire, afin de garantir une prévention des complications et une récupération harmonieuse. Pour les patients du Québec, l’accès à ces implants est souvent soutenu par des structures internationales et des collaborations entre les centres de référence, avec des parcours coordonnés qui facilitent le déplacement et l’assurance de la continuité des soins.
- TOPS offre une stabilisation dynamique qui préserve le mouvement et peut limiter les douleurs liées à l’instabilité graduelle.
- IntraSPINE agit comme un support interépineux flexible, améliorant la compliance et réduisant le stress sur les disques adjacents.
- Les deux systèmes visent à réduire les risques de dégénérescence des segments adjacents et à accélérer la réhabilitation fonctionnelle.
- Les choix implantaires dépendent de l’emplacement (cervical ou lombaire), de la nature de la pathologie et des objectifs personnels du patient.
Le recours à ces technologies est soutenu par des partenariats internationaux et par des publications qui soulignent leur efficacité et leur sécurité. Pour en savoir davantage sur les implantations et les résultats, vous pouvez consulter les ressources dédiées ci‑dessous et les pages qui détaillent les avantages biomécaniques et fonctionnels des implants dynamiques. Pensez aussi à vous référer à des articles de synthèse qui comparent Motion et fusion et qui fournissent des explications claires et sans jargon inutile sur les mécanismes et les résultats obtenus.
Pour enrichir votre compréhension, voici quelques liens utiles vers des ressources qui décrivent les principes, les innovations et les résultats observés dans le cadre des implants dynamiques et de la chirurgie Motion:
- TopS – dynamique et mobilité: IntraSPINE et mouvement.
- Montage d’ensemble des implants dynamiques et de leur rôle: principes fondamentaux de Motion.
- Comparaison Motion vs Fusion et impacts sur la mobilité: impact sur la qualité de vie.
- Parcours transatlantique et coordination: Motion – SOS Tourisme Médical.
- Intégration technologique et approches innovantes en rachis: techniques modernes et mouvement.
Les entreprises et fabricants d’envergure qui alimentent le développement des implants dynamiques sont multiples et renommés dans le domaine: Medtronic, Zimmer Biomet, Stryker, NuVasive, DePuy Synthes, Globus Medical, Spineart, LDR Médical, Clariance et Surgivisio. Leurs produits et leurs partenariats académiques assurent une base solide de sécurité et d’innovation qui permet une progression constante des techniques et des résultats cliniques. Pour les patients qui souhaitent en savoir plus sur les différentes propositions de prothèses et implants, des documents techniques et des publications spécialisées peuvent être consultés via les pages des fabricants et les ressources institutionnelles associées.
En pratique, l’évaluation préopératoire et le choix de l’implant dynamique le mieux adapté nécessitent une expertise pluridisciplinaire et une attention particulière à la biomécanique du rachis. Les spécialistes de la chirurgie Motion évaluent les contraintes de mouvement, la stabilité et la progression du patient afin de proposer un plan de traitement personnalisé qui optimise à la fois la douleur et la mobilité. L’objectif est clair: restaurer la fonctionnalité du dos et du cou tout en préservant une mobilité naturelle, afin d’accompagner les patients vers une réhabilitation efficace et durable et, si possible, un retour rapide à leurs activités quotidiennes et professionnelles.
Pour poursuivre l’information et accéder à des ressources supplémentaires sur les techniques modernes qui préservent le mouvement, vous pouvez explorer les liens suivants: Motion – comprendre les principes, IntraSPINE et mouvement et Pourquoi Motion plutôt que fusion au Québec.
Le parcours transatlantique Québec-France: étapes et coordination
Le parcours transatlantique pour une chirurgie Motion commence par une évaluation locale approfondie au Québec, incluant l’examen clinique, les examens d’imagerie et l’évaluation des traitements conservateurs déjà entrepris ou envisagés. L’objectif est de vérifier que toutes les options non chirurgicales ont été explorées et que les conditions pour une intervention en France sont réunies. Le cadre de TAGMED et les partenariats avec SOS Tourisme Médical assurent une planification fluide et sécurisée. L’éventualité d’un déplacement en France est accompagnée par des consultations à distance et, si nécessaire, par des évaluations en visioconférence afin de préparer au mieux le séjour médical et les démarches administratives. Cette coordination constitue un atout majeur pour les patients québécois, car elle permet de réduire les délais, de clarifier les coûts et d’assurer une continuité des soins entre les deux systèmes de santé tout au long du parcours.
Plusieurs étapes marquent ce parcours, et chacune est accompagnée d’un ensemble d’acteurs et d’outils dédiés:
- Évaluation initiale au Québec, incluant des examens d’imagerie et des bilans fonctionnels, afin d’apprécier les objectifs et les contraintes du patient.
- Orientation vers des centres français spécialisés en implants dynamiques et en chirurgie Motion, après une évaluation stricte; les échanges multidisciplinaires entre équipes québécoises et françaises permettent une adaptation précise du traitement et une préparation adaptée.
- Consultations préopératoires à distance et sur place, avec une coordination logistique qui couvre le séjour médical, les hôpitaux, les blocs opératoires et les services de réhabilitation.
- Intervention chirurgicale dans des environnements à la pointe de la technologie, suivie d’un protocole de réhabilitation structurée et d’un suivi partagé entre les équipes française et québécoise.
- Retour au Québec et poursuite du suivi, avec des consultations à distance et des programmes de rééducation et de gestion de la douleur adaptés au ressenti et aux résultats cliniques.
La coordination transatlantique s’appuie sur des outils de communication modernes et sur des plateformes d’assistance au patient qui facilitent les échanges entre les parties: hôpitaux, cliniques, plateformes d’information et institutions de soutien. Cette coordination est essentielle pour sécuriser les soins et assurer une expérience patient centrée sur le bien‑être et l’efficacité thérapeutique. Des ressources comme SOS Tourisme Médical – contact et les fiches d’information sur TAGMED et les parcours internationaux décrivent le cadre organisationnel et les garanties de qualité liés à ces parcours. Enfin, les témoignages et les analyses disponibles dans les fiches techniques et les portails officiels des institutions offrent des repères sur les délais, les coûts et les modalités pratiques liés à ce type de parcours.
Pour ceux qui souhaitent approfondir les aspects pratiques et organisationnels, les liens suivants présentent des vues complémentaires et des exemples de parcours transatlantiques:
- Accompagnement et indications transatlantiques: Accès aux technologies de pointe.
- Vue d’ensemble sur la chirurgie du rachis et les objectifs: Interventions et objectifs.
- Ressources sur le mouvement et les techniques modernes: Techniques modernes et mouvement.
- Éclairage sur Motion et les méthodes associées: Motion – SOS Tourisme Médical.
Pour les patients qui souhaitent connaître les détails et les preuves associées au déplacement et à la prise en charge transatlantique, voici des ressources supplémentaires pertinentes:
- Évaluations et résultats publiés sur Motion et la fusion: études et conclusions.
- Formation et approches liées à l’arthrodèse et Motion: Impact sur la qualité de vie.
- Coordination patients et soins transatlantiques: principes fondamentaux de Motion.
- Ressources additionnelles sur les technologies et les pratiques: IntraSPINE.
Planification et évaluation préopératoire: pourquoi 3 à 6 mois de traitements conservateurs avant une chirurgie Motion
L’un des principes centraux de l’approche Motion et du parcours transatlantique est la discipline relative à l’évaluation et à la planification des traitements. Avant toute proposition chirurgicale, il est impératif d’assurer que les traitements conservateurs ont été examinés et que leurs résultats ont été évalués de manière rigoureuse. Dans ce cadre, les protocoles en vigueur recommandent généralement une période de 3 à 6 mois où des interventions non chirurgicales peuvent être utilisées pour gérer les symptômes et stabiliser les structures rachidiennes. À TAGMED, la décompression neurovertébrale est une option non chirurgicale de référence qui peut être proposée dans le cadre d’un parcours conservateur avancé. Cette approche est conçue pour offrir une réduction des symptômes tout en préservant le potentiel d’évolution naturelle du rachis et en évitant, lorsque c’est possible, une intervention chirurgicale immédiate.
Dans ce processus, l’éthique et la sécurité priment. Les médecins et ostéopathes impliqués dans le parcours adoptent une approche pédagogique, afin d’expliquer clairement les indications, les alternatives, les limites et les bénéfices attendus des différentes options. L’objectif est de soutenir une prise de décision éclairée et partagée entre le patient et l’équipe, en s’appuyant sur des données probantes et des protocoles validés. Pour les patients qui souhaitent comprendre les critères d’éligibilité à Motion après une période conservatrice, les ressources suivantes proposent des explications et des exemples qui clarifient les étapes et les éventuels gains de bien‑être: Motion – comprendre les principes et principes fondamentaux.
Le patient qui franchit ce cap est mieux préparé pour le parcours international et bénéficie d’un encadrement structurel qui favorise la sécurité, la compréhension et la responsabilité partagée dans le processus. Ce cadre garantit que les décisions sont alignées sur les besoins, les attentes et les contraintes personnelles, et que le traitement est délivré dans un contexte éthique et professionnel. Pour plus d’informations sur les indications et les délais, vous pouvez consulter les ressources suivantes, qui discutent des critères d’éligibilité et des parcours préopératoires: Pourquoi Motion plutôt que fusion au Québec, IntraSPINE et mobilité et Motion – Office SOS Tourisme.
Aspect humain et accompagnement: une expérience centrée sur le patient
Au cœur du parcours Motion, l’accompagnement humain est essentiel. Les patients bénéficient d’un soutien personnalisé, qui traverse les frontières et s’adapte à leurs rythmes de vie et à leurs objectifs. Les praticiens qui partagent cette approche travaillent à la fois sur les aspects techniques et sur les aspects relationnels, en veillant à ce que chaque étape du parcours soit comprise et maîtrisée par le patient. L’empathie et la pédagogie jouent un rôle essentiel, car elles permettent de réduire l’anxiété associée à une intervention chirurgicale et de favoriser l’engagement dans le processus de réhabilitation. En pratique, cela se traduit par des consultations répétées, des explications claires et des supports de communication adaptés (téléconsultations, documents explicatifs, supports visuels simples). La coordination transatlantique offre des garanties supplémentaires dans ce domaine, en assurant une communication fluide entre les équipes québécoises et françaises et en prévoyant des points de contact clairs à chaque étape du parcours. Les ressources et les résultats qui émergent de cette approche montrent que la satisfaction et l’adhérence au plan thérapeutique sont corrélées à un accompagnement qui place l’humain au centre de la prise en charge.
- Écoute active et explications adaptées au niveau du patient.
- Engagement dans la planification et la réhabilitation, avec des objectifs réalistes et mesurables.
- Partage des décisions et accessibilité à des informations transparentes sur le parcours et les coûts.
- Soutien psychologique et social après l’intervention lorsque nécessaire.
Le rôle d’un expert en rachis qui coordonne ces aspects n’est pas de diagnostiquer mais d’évaluer, d’analyser les options et de proposer un plan de traitement personnalisé. La pédagogie et la vulgarisation sont des piliers qui permettent au patient de comprendre les enjeux et de s’impliquer activement dans la décision médicale. Pour en savoir plus sur les possibilités d’accompagnement et les ressources à disposition, vous pouvez consulter les liens qui décrivent les parcours transatlantiques et les approches centrées sur le patient: Motion – SOS Tourisme Médical, principes fondamentaux et impact sur la qualité de vie.
Aspects économiques et pratiques: coûts, assurances et accessibilité
Le recours à la chirurgie Motion en France peut représenter une alternative intéressante pour les patients québécois, notamment lorsque les délais et les coûts locaux posent des difficultés. Le cadre transatlantique permet souvent d’optimiser ces aspects, grâce à une organisation efficace et à l’accès à des technologies de pointe dans des centres spécialisés. Le coût des traitements, le remboursement par les assurances privées et les modalités d’obtention des reçus d’ostéopathie pour les assurances sont des éléments qui nécessitent une information transparente et précise. Le coût par séance et les prestations associées, y compris le séjour médical et les suivis postopératoires, doivent être examinés dans le cadre d’un plan de traitement personnalisé. Pour les patients qui souhaitent un repère financier, les ressources mentionnées ci‑dessous proposent des explications sur les coûts et les possibilités de couverture, tout en insistant sur le fait que les reçus d’ostéopathie peuvent être admissibles auprès des assureurs privés (hors RAMQ). Par ailleurs, les aspects logistiques — tels que les rendez-vous, les consultations et les suivis — peuvent être gérés via des plateformes dédiées et des contacts directs avec les prestataires. Les ressources ci‑dessous donnent une vision globale des chiffres et des pratiques actuelles dans ce domaine.
- Coût et remboursements: Prothèse discale et alternatives.
- TOPS et mobilité post-opératoire: Implant TOPS – préserver la mobilité.
- Parcours de dos à Montréal et accès Motion: DOS Montréal – techniques Motion en France.
- Voies et options institutionnelles: Accès technologies de pointe.
- Ressources complémentaires sur les parcours et les coûts: Chirurgie rachis – franchir.
Il est important de rappeler que les coûts et les prestations associées doivent faire l’objet d’un devis personnalisé et d’une planification avec les équipes concernées. Le parcours transatlantique peut offrir des options économiques et des garanties de qualité qui ne se limitent pas à l’aspect financier. Pour les patients qui souhaitent discuter de leur dossier et obtenir des recommandations personnalisées, il est possible de contacter les plateformes et les cliniques partenaires afin d’obtenir des informations claires et transparentes sur les modalités, les coûts et les possibilités d’assurabilité.
FAQ et ressources pratiques
Qu’est-ce que la chirurgie Motion et en quoi consiste-t-elle exactement?
La chirurgie Motion est une approche qui utilise des implants dynamiques pour stabiliser le segment rachidien tout en préservant le mouvement. Elle se distingue d’une fusion classique qui verrouille le mouvement dans le segment traité. Motion repose sur une évaluation rigoureuse et une planification minutieuse, suivies d’une intervention mini‑invasive et d’un plan de réhabilitation personnalisé. L’objectif est de réduire la douleur et d’améliorer la fonction sans sacrifier la mobilité naturelle.
Quelles sont les conditions qui peuvent bénéficier de Motion?
Les indications typiques incluent les cas d’instabilité contrôlée, certaines formes de sténose et les douleurs mécaniques liées à des pathologies dégénératives qui ne nécessitent pas une arthrodèse complète. L’éligibilité dépend d’un examen clinique approfondi, d’imageries pertinentes et d’un essai de traitements conservateurs. Une période de 3 à 6 mois de traitement conservateur est généralement recommandée avant d’envisager une chirurgie Motion, afin d’évaluer l’efficacité des options non invasives comme la décompression neurovertébrale et les approches ostéopathiques spécifiques.
Comment se prépare-t-on et que se passe-t‑il après une chirurgie Motion?
La préparation comprend une évaluation préopératoire complète, une planification du séjour en France et l’organisation des consultations préopératoires. Après l’intervention, les patients bénéficient d’un protocole de rééducation structuré et d’un suivi coordonné entre les équipes françaises et québécoises. Le retour à domicile est planifié avec des mesures de sécurité, des conseils de posture et des programmes de réhabilitation progressive. Le but est de favoriser une récupération rapide et durable tout en minimisant les complications.
Quels sont les critères d’éligibilité et les facteurs de décision?
Les critères d’éligibilité incluent l’évaluation du degré d’instabilité, l’état général de santé, l’âge et les activités professionnelles. Le choix entre Motion et fusion dépend de l’équilibre entre maintien de la mobilité et stabilité nécessaire, ainsi que des préférences personnelles et des objectifs fonctionnels. Une décision éclairée repose sur une discussion pédagogique et des informations complètes sur les bénéfices et les risques, les délais et les coûts. Des ressources comme principes fondamentaux et impact sur la qualité de vie offrent des repères utiles pour comprendre les choix disponibles.
Comment contacter et démarrer le parcours Motion?
Pour engager le dialogue, obtenir une évaluation personnalisée et discuter des options Motion, vous pouvez contacter les plateformes de coordination et les cliniques partenaires mentionnées dans les liens ci‑dessous. Une double consultation et un échange multidisciplinaire permettent de clarifier les objectifs et d’établir un plan adapté à votre situation. Pour démarrer, vous pouvez prendre contact via les pages suivantes: Clinique TAGMED et SOS Tourisme Médical – contact. Ces ressources vous guideront dans les prochaines étapes et vous aideront à comprendre les options, les coûts et les délais.
Ressources et liens essentiels
Pour enrichir votre connaissance et vous orienter dans le parcours Motion, voici une sélection de ressources et de liens utiles:
- Chirurgie du dos en France – technologies de pointe
- Chirurgie rachis – franchir
- Interventions et objectifs pour une santé vertébrale
- Motion – SOS Tourisme Médical
- Techniques modernes qui préservent le mouvement
Pour les patients qui souhaitent communiquer avec les équipes et obtenir une évaluation personnalisée en vue d’un parcours Motion transatlantique, voici les chemins directs pour prendre contact:
En conclusion, la chirurgie Motion propose une alternative intéressante et progressive à la fusion traditionnelle, alignée sur une biomécanique naturelle et sur des résultats qui privilégient la mobilité, la réduction de la douleur et la qualité de vie à long terme. Le parcours transatlantique offre une approche coordonnée et centrée sur le patient, avec une évaluation préalable, une préparation minutieuse et un suivi rigoureux, afin que chaque décision soit fondée sur des preuves et adaptée à votre histoire personnelle. Pour toute information ou pour discuter de votre dossier, visitez notre page de contact et découvrez comment une évaluation personnalisée peut vous aider à envisager les meilleures options pour vous.
Pour plus d’informations et pour discuter de votre dossier, visitez https://www.sostourismemedical.com/contact.




